Инструкция Катетер Подключичный Центральный
Помню несколько раз на ОЧЕНЬ ХУДЫХ пациентах было, что игла походила НАД веной. При этом всегда страшно спускаться вниз. На практике в большом количестве случав использую IJ, хотя SC как правило легче сделать.
Набор для катетеризации подключичных и яремных вен КПРВ предназначен для катетеризации верхней полой вены по методу Сельдингера путем пункции подключичных, внутренних. Купить Набор для катетеризации с высокопоточным центральным венозным катетером по методике Сельдингера.
Используетесь ли вы флюороскопом при постановке пейсмейкеров и РА катетеров? Имеется в иду не экстренные ситуации. Alex, а как Вы определяете положение иглы, всегда проводите процедуру с рентген-контролем? Приверженность внутренней яремной связана с меньшим риском осложнений? Врачи ПИТ у нас допуска в рентген-операционную не имеют, поэтому постановка временного ЭКС происходит вслепую по принципу вяжет-не вяжет.
Если не получается, вызываем торакального хирурга (теперь они гордо называются кардиохирургами:eek: ), и он направляет электрод под рентген-контролем в операционной. А про Сваны я только в книжке читал.:mad. На самом деле я гораздо увенее себя чувствую с подключичной. Для постановки яремной можно использовать узи (такой маленький аппаратик, который закрепляется на штативе). Тогда результат 100% с первого укола.
Подключичную всегда делаю вслепую. Флуороскоп у нас портативный (все кровати в инитах флюро). Обычно поступаю как и вы, сначала пытаюсь поставить вслепую под монитором. Со Сваном иногда сразу под флюро, особенно при высоких МНО, бедренном доступе. С баллонной помпой всегда начинаю с флюро.
Кстати в частных госпиталях больше процент постановки центральных вен под узи контролем. Рутинно у себя конечно работаем вслепую: и при пункции подключичной и при пункции яремной. Иногда изгибаем иглу ( как описано при модификации доступа по Виноградову, но тогда и сама пункция проводится с дальних подступов, от точки верхней и средней трети дельтовидной мышцы) Однако, высокий интерес к обеспечению максимальнной безопасности при манипуляции, о всех вышеперечисленных методиках только слышали на конференциях. В действительности, кто и где в России обладает подобного рода методиками, оборудованием. Есть ли фирмы, поставляюшие прикроватные системы? Рентгено-хирургическая установка у нас, конечно, есть, но ЭКС ставят только кардиохирурги и кардиореаниматологи.И еще, если есть возможность, сориентируйти нассылки по Свану, термодилюционным методикам оценки центральной гемодинамики, чем больше мелочей и подробностей -тем лучше. Для диализа лучше яремный доступ.
Как я хочу купить такой ультразвуковой 'аппаратик' для пункции центральных вен, Вы не представляете! И уже много лет! Это 'Site Right'? Или какой-то другой (если другой, скажите, как называется)? Черно белый, работает в реальном времени? Проблема в том, что 'аппаратик' не зарегистрирован в России', регистрация стоит денег, а компании не хотят оные тратить если рынок для таких гаджетов в стране маленький.
А субклявию 'аппаратик' на видит? И стоит-то небольшие деньги. Для диализа лучше яремный доступ. Да, Шайли запихивать под ключицу можно замучиться:). Кстати у пациентов с уремией имеется нарушение функции тромбоцитов и они всегда кровят страшно даже из маленьких уколок кожи (иногда от швов за сутки натекает по 1.5 юнита). Что говорить о поврждении магистральных сосудов (даже маленькой иглой) или повреждении сосуда в некомпрессируемом месте (подключичная артерия).
У таких пациентов иногда сознательно ставлю Шайли в бедренную и после некольких сессий диализа переставляю в яремную или просто ставится пермакаф (хирургами в операционной потому, что катетер тунелируется под кожей). Если мне нужно диализировать пациента в юните (острая почечная недостаточность), или скажем пациент с ХПН, который был стабилен поступает в уремии, то я предпочту бедренный доступ и возможно с УЗИ контролем (если пациент крупный или плохо пальпируются артерии).
Что касается Сванов, то действительно несколько раз чуть ли не в узлы завязывались. По Сванам обычно начинаю ставить просто под монитором, если не флотится сразу, или есть пролемы с веджем, то тащу флюроскоп.
Обычно пациенты, которые находятся в ICU имеют как минимум 2 жизнеугрожаюие проблемы и с постели ух точно не встают:). Что касается инфекции, то из двух зол выбираем.
У меня недавно пациент был с ОПН на фоне рабдомиолиза (тепловой удар) как положено со всеми делами (дыхательная недостаточноть ARDS на вентиляторе, печеночная с ферментами в тысячах), так вот после установки Шайле в бедренную вену за ночь нарекло 2 юнита крови (хотя интерн держал давление практически поятоянно, а хирурги боялись даже подойти к нему). На диализе, причем ежедневном был в течение 2 месяцев, на вентиляторе в течение 3 месяцев, но все-таки удалось снять, правда ходить не может до сих пор (все мышцы просто расплавились). Иногда, особенно, при больших сердцах он так причудливо изгибается в сердце, что рентген-контроль весьма помогает. Понимание того, что ты в желудочке по кривой мало чего дает в этом случае. Не согласен, дает и очень многое.
Вы не сможете правильно установить катетер Сван-Ганц, если не убедились в этом по кривой давления ЛА при сдутом и раздутом баллоне. В случае трудности проведения катетера через правый желудочек помогает раздувание баллона, что облегчает его попадание в выходной тракт с током крови. А что дает-то? Понятно, что ты в желудочке, а дальше - никак. Иногда не то что желудочек, а предсердие такого объема, что никак сван проходить не хочет.
А на рентгене видно. Я опять же говорю, что иногда.Зачем банальные советы давать, мы же все таки о трудностях. Тут не в банальности дело, если процедура катетеризации центральной вены (рутинная процедура) вызывает у практикующих врачей такие трудности, что есть необходимость в применении различных прикроватных рентгеновских установок, то тут надо начинать с азов. Что касается Сван-Ганца, согласен, кривая давления иногда не может быть интерпретирована точно и сориентироваться Вам поможет R, однако провести его дальше вы все же не сможете с помощью рентгена. Катетеризация центральной вены может вызвать трудноси у любого врача( иногда надо только сменить руку) и если есть возможность проводить ее под каким-либо контролем то надо этим пользоваться, это значительно снижает риск 'пропороть' что нибудь.
У нас такой возможности нет. Ну хорошо, всякое бывает, с трудностями мы сталкиваемся каждый день. Но если не удается катеризировать центральную вену в силу анатомических особенностей. Как это могут сделать 'те же руки' с помощью R-установок мне не понять. А 'черные' дни бывают с кем угодно и попросить помочь тут не зазорно. Что касается R-аппаратов, невозможно использовать такого рода аппаратную помощь каждый день и в качестве рутины и потому что дорого и потому что этот навык у наших врачей достаточно развит.
Ну хорошо, всякое бывает, с трудностями мы сталкиваемся каждый день. Но если не удается катеризировать центральную вену в силу анатомических особенностей.
Как это могут сделать 'те же руки' с помощью R-установок мне не понять. А 'черные' дни бывают с кем угодно и попросить помочь тут не зазорно. Что касается R-аппаратов, невозможно использовать такого рода аппаратную помощь каждый день и в качестве рутины и потому что дорого и потому что этот навык у наших врачей достаточно развит. На счет особенностей согласен, ну а портативная УЗ аппаратура? Да дорого, но мне кажется она себя окупит, пневмотораксы лечить тоже не дешево.
Согласно нашим гайдлайнсам по инфекционномй контролю не рекомендуется рутинная замена яремных и подключичных. Обычно стоит столько сколько нужно до возникновения местной инфекции или подозрения на катетрный сепсис. Если скажем из крови растет MRSA - все катетеры меняем. По проводнику менять плохо, есть одно исследование в котором это было даже хуже, чем вообще не менять.
Сейчас не вспомню референс. Когда возможно и требуется длительная внутривенная терапия, или пациент выписывается на подострый уровень (nursing home), стараемся ставить PICC line.

Это могут делать радиологи, а можно просто bedside при помощи эхокардиографа. В 99% случаев используются наборы triple-lumen производства Arrow. Иногда, особенно при коде можно схватить первое, что попадается на краш-карте (одно или двухпросветные). Arrow - прелесть, но, увы, имел возможность воспользоваться всего несколько раз. Пользуемся курганскими, ужасная дрянь, особенно в последнее время. Ставится, правда, быстрее, что немаловажно в экстренной ситуации. Если не возникает проблем при постановке с нашими кустарными иглами и курганскими катетерами и проводниками.
Именно в расчете на такие ситуации грешил - 'замачивал' и пару раз использовал повторно J-образные проводники из импортных наборов. Покупать их не можем, хотя фирмы предлагают, в том числе в урезанной комплектации, но все равно слишком дорого. Arrow - прелесть, но, увы, имел возможность воспользоваться всего несколько раз.
Пользуемся курганскими, ужасная дрянь, особенно в последнее время. Ставится, правда, быстрее, что немаловажно в экстренной ситуации. Если не возникает проблем при постановке с нашими кустарными иглами и курганскими катетерами и проводниками. Именно в расчете на такие ситуации грешил - 'замачивал' и пару раз использовал повторно J-образные проводники из импортных наборов. Покупать их не можем, хотя фирмы предлагают, в том числе в урезанной комплектации, но все равно слишком дорого. В случае перебоев с наборами мы стерилизовали иглы и проводники (как самые критические компоненты катетеризации); одно или многопросветные катетеры в тяжелую годину значения не имеют. Скажу немножко о другом, может кому сгодится.
При катетеризации подключичным доступом возникают проблемы при узких межреберных промежутках, глубоко посаженной ключице, эмфиземе. У меня в таких случаях бывает ощущение, что игла уходит под вену. Помогает сгибание иглы под углом 20-30 градусов, что позволяет более надежно вести ее параллельно ключице. В некоторых ситуациях, возможно и не надо использовать центральный венозный доступ. Ведь скорость инфузии зависит от откалибра катетера, а не от венозного доступа. Кроме того, есть надключичные доступу к подключичной вене, множество доступопов к другим магистральным сосудам. Всё зависит от цели для котрой нужена катетеризация центральной вены.
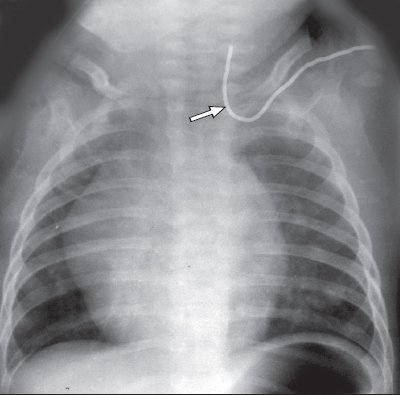
Техника выполнения катетеризации зависит от опыта и квалификации врача. Реромендую маленькую книжечку 'ЧЕРЕСКОЖНАЯ КАТЕТЕРИЗАЦИЯ ЦЕНТРАЛЬНЫХ ВЕН' под редакцией М. Пациент оперирован по поводу феохромоцитомы правого надпочечника. В операционной при постановке подключичного катетера сложилась дурацкая ситуация.
Катетер с проводником «засели» намертво. Стали УЗИкать (область не самая удобная и подходящая) – трудно понять, где, что и как перекрутилось.
Сделали РГ – картина поразила. Контраст в катетер ввести невозможно из-за введенного проводника – еще одна проблема. Дергать – страшно. Был сделан небольшой разрез над правой ключицей.
При ревизии установлено, что петля катетера расположена «вневенозно» под претиреоидными мышцами справа. Гематомы нет. Петля катетера отсечена вместе с узлом и удалена. После чего без затруднений удалена и его проксимальная часть. Одним словом, повезло.
Ну, знаете ли скорость инфузии зависит от давления в системе и в вене и, как правило, ограничивается колесиком (никто ведь не будет шпарить на полную катушку даже через обычную иглу в 19G), а собственно эффект от инфузии зависит от наличия кровотока в вене. Ну и обычно скорость введения ограничивается инструкцией. Советую также Plumer's Principles & Practice of Intravenous Therapy 7th Edition (November 2000): By Sharon M Weinstein MS, CRNI By Lippincott Williams & Wilkins Publishers хм. Да и потолще не хватает веть одного иногда. Неучто если отрицательное ЦВД или наоборот 'высокое' это сильно повлияет но скорость инфузии??
Ну, знаете ли скорость инфузии зависит от давления в системе и в вене и, как правило, ограничивается колесиком (никто ведь не будет шпарить на полную катушку даже через обычную иглу в 19G), а собственно эффект от инфузии зависит от наличия кровотока в вене. Ну и обычно скорость введения ограничивается инструкцией. Советую также Plumer's Principles & Practice of Intravenous Therapy 7th Edition (November 2000): By Sharon M Weinstein MS, CRNI By Lippincott Williams & Wilkins Publishers Изредка и 12G мало.:( А скорость инфузии, как справедливо заметил уважаемый Dalizko, зависит в первую очередь от калибра катетера, так что обоснование катетеризации центральной вены необходимостью быстрой инфузии некорректно. Что и подчеркивалось. (Колесиком, разумеется, никто не запрещает манипулировать.) Да, за источник - спасибо. В некоторых ситуациях, возможно и не надо использовать центральный венозный доступ.
Ведь скорость инфузии зависит от откалибра катетера, а не от венозного доступа. Вы правы, но замечу, что центральный венозный доступ в отделениях интенсивной терапии выполняется еще для организации мониторинга различных параметров гемодинамики, обмена и т.д., а также для введения некоторых лекарственных средств (например по причине провоцирования флебитов и т.д.). Поэтому часто обойтись без этой 'рисковой' процедуры нельзя. Пациент оперирован по поводу феохромоцитомы правого надпочечника. В операционной при постановке подключичного катетера сложилась дурацкая ситуация. Катетер с проводником «засели» намертво. Стали УЗИкать (область не самая удобная и подходящая) – трудно понять, где, что и как перекрутилось.
Сделали РГ – картина поразила. Контраст в катетер ввести невозможно из-за введенного проводника – еще одна проблема. Дергать – страшно.
Был сделан небольшой разрез над правой ключицей. При ревизии установлено, что петля катетера расположена «вневенозно» под претиреоидными мышцами справа. Гематомы нет. Петля катетера отсечена вместе с узлом и удалена. После чего без затруднений удалена и его проксимальная часть.
Одним словом, повезло. Ситуация действительно непростая, поздравления с успешным исходом. Плюс ко всему бесценный опыт (.сын ошибок трудных.), хотя всегда лучше, чтобы они были у других.:o.
Для диализа лучше яремный доступ. Как я хочу купить такой ультразвуковой 'аппаратик' для пункции центральных вен, Вы не представляете! И уже много лет! Это 'Site Right'? Или какой-то другой (если другой, скажите, как называется)?
Черно белый, работает в реальном времени? Проблема в том, что 'аппаратик' не зарегистрирован в России', регистрация стоит денег, а компании не хотят оные тратить если рынок для таких гаджетов в стране маленький. А субклявию 'аппаратик' на видит? И стоит-то небольшие деньги. General electric сейчас очень активно рекламирует портативный ультразвуковой аппаратик.
Посмотрите их web site7. Обычно пациенты, которые находятся в ICU имеют как минимум 2 жизнеугрожаюие проблемы и с постели ух точно не встают:). Что касается инфекции, то из двух зол выбираем. У меня недавно пациент был с ОПН на фоне рабдомиолиза (тепловой удар) как положено со всеми делами (дыхательная недостаточноть ARDS на вентиляторе, печеночная с ферментами в тысячах), так вот после установки Шайле в бедренную вену за ночь нарекло 2 юнита крови (хотя интерн держал давление практически поятоянно, а хирурги боялись даже подойти к нему). На диализе, причем ежедневном был в течение 2 месяцев, на вентиляторе в течение 3 месяцев, но все-таки удалось снять, правда ходить не может до сих пор (все мышцы просто расплавились). Two units blood loss from femoral vein Sheily! Иногда, особенно, при больших сердцах он так причудливо изгибается в сердце, что рентген-контроль весьма помогает.
Понимание того, что ты в желудочке по кривой мало чего дает в этом случае. Если на 50 см вы не видите кривую легочной артерии, то Свон нужно вытышить и начать по новой. Из-за риска узлообразования. Если возникаю трудности при прохождения RVOT, я начинаю все заново и как только вижу, что Свон в правом желудочке, ассистент поднимает операционный стол в Фовлер и опускает стол в лево. Почти всегда работает.
Больная, примерно 40ка лет, оперированная по поводу пенетрирующей язвы желудка. От операции отказывалась.
Прооперирована в среду. В этот день была катетеризирована правая подключичная вена. Убедительный обратный ток венозной крови. На R-грамме стояние катетера - спускается к правому предсердию. Вроде все нормально. В течение 3х дней артериальное давление - низкое, поддерживается только на вазопрессорах в хорошем темпе.
Есть чем объяснить. Тяжелая интоксикация. У женщины вдобавок развился панкреонекроз. В субботу к 12.00 появилось набухание шейных вен, шея посинела - с-м верхней полой вены получается. Инфузия в ЦВК была прекращена.
Стало получше. Решили удалить катетер.
При удалении катетера из ранки - пульсирующая артериальная струя. Через некоторое время шея пришла в норму.
А еще через некоторое время пациентка начала держать давление, вазопрессоры были отменены. Я тут вот что думаю. То что катетер стоял в вене сомнению не подлежит.
Мне же кажется, что стоял он через артерию и рядом с ним происходило шунтирование артериальной крови в правую подключичную вену. Когда же пациентку налили до предела + инфузия в хорошем темпе + увеличенный сердечный выброс (дофамин) - получилась вышеописанная ситуация. Это единственное более-менее подходящее объяснение пришедшее мне в голову и то маловероятное. У кого есть идеи получше - просветите. Так дурой и помру.
Больная, примерно 40ка лет, оперированная по поводу пенетрирующей язвы желудка. От операции отказывалась. Прооперирована в среду.
В этот день была катетеризирована правая подключичная вена. Убедительный обратный ток венозной крови. На R-грамме стояние катетера - спускается к правому предсердию.
Вроде все нормально. В течение 3х дней артериальное давление - низкое, поддерживается только на вазопрессорах в хорошем темпе. Есть чем объяснить. Тяжелая интоксикация.
У женщины вдобавок развился панкреонекроз. В субботу к 12.00 появилось набухание шейных вен, шея посинела - с-м верхней полой вены получается. Инфузия в ЦВК была прекращена. Стало получше.
Решили удалить катетер. При удалении катетера из ранки - пульсирующая артериальная струя. Через некоторое время шея пришла в норму.
А еще через некоторое время пациентка начала держать давление, вазопрессоры были отменены. Я тут вот что думаю.
То что катетер стоял в вене сомнению не подлежит. Мне же кажется, что стоял он через артерию и рядом с ним происходило шунтирование артериальной крови в правую подключичную вену. Когда же пациентку налили до предела + инфузия в хорошем темпе + увеличенный сердечный выброс (дофамин) - получилась вышеописанная ситуация. Это единственное более-менее подходящее объяснение пришедшее мне в голову и то маловероятное. У кого есть идеи получше - просветите.
Так дурой и помру. После развития с-ма ВПВ рентген делали? Где был конец кататера?
Пульсация крови из раны - высокое ЦВД?! Рентген конечно делали - судя по снимку, катетер спускался аккурат к правому желудочку.
Первое, что было сделано еще даже во время развития с-ма ВПВ - в шприц из катетера набрана кровь. Нормальная венозная. В шприц набиралась плавно, а не толчками (хотя здесь можно ошибиться). После удаления катетера, кровь поступающая из ранки алая, пульсировала - артериальная кровь. Или я слон.:cool: Извините, виновата, запутала - не к желудочку правому, а к предсердию, конечно. В само предсердие катетер не спускался.:eek. Да так,просто,из спортивного интересу:попаду-не попаду,выживет-не выживет.В этот раз ей повезло.
Да нет, спортивного интереса тут не было, просто периферия была недоступна, ВЯВ - тоже. Вот и пришлось 'изгаляться'. Отвечая предыдущему оратору по поводу положеня ПВ, отвечу, что катетеризация подключичной вены - процедура плановая, по поводу анатомического строения - даже спорить не буду - в стандартном принятом положении лежа на спине с валиком она гораздо доступнее, чем в сидячем.И чего мы всех на стол укладываем да валики стараемся подложить? Дураки, наверное.:D. Дренировать плевральную проще чем найти вену наверна. Это кому как!При 1000 подлючичек,к счастью,не разу не имел проблем с пневмо/гемотораксом.Однако видеть приходилось и chest tube устанавливать приходилось неоднократно после пневмо/гемоторакса,вызванного попыткой подключичной катетеризации.У тяжелого пациента в описанных военно-полевых условиях риск пневмоторакса в 1%. Это кому как!При 1000 подлючичек,к счастью,не разу не имел проблем с пневмо/гемотораксом.Однако видеть приходилось и chest tube устанавливать приходилось неоднократно после пневмо/гемоторакса,вызванного попыткой подключичной катетеризации.У тяжелого пациента в описанных военно-полевых условиях риск пневмоторакса в 1%.
Спасибо Бруксе! Евгений, а что - прямо так и написано в протоколе ASA, что при cardiorespiratory arrest катетеризация центральных вен НЕДОПУСТИМА? Ну тогда ссылку дайте, я сам на это посмотрю. Текст не вычленяйте, прямо ссылку на источник киньте, мало ли что и откуда Вы навычленяете. (Озонатор Зайцев 4 года только и делал, что приводил совершенно дикие статьи в своё оправдание, выдавая их за высшую инстанцию) АSA 'протоколов'на эту тему не сушествует.ACLS/ATLS протоколы не уточняют место доступа.Все что возможно-годится.Вот,первое,что попалось под руку: 1: Ann Emerg Med. Похожие файлы.
1990 Jan;19(1):26-30. Related Articles, Links A prospective study of femoral versus subclavian vein catheterization during cardiac arrest. Emerman CL, Bellon EM, Lukens TW, May TE, Effron D. Department of Emergency Medicine, Case Western Reserve University, Cleveland, Ohio 44109.
Femoral vein catheterization has advantages over subclavian vein catheterization during cardiac arrest in that there is minimal interference to ongoing CPR. In addition, risks of subclavian catheterization are not a factor in femoral vein catheterization.
Few studies have compared the success rate for catheterization of one site with that of the other during cardiac arrest. We conducted a prospective study to compare the success and complication rates for femoral with those of subclavian vein catheterization. Ninety-four patients undergoing CPR had either femoral or subclavian vein catheters placed during the course of the arrest. Catheter placement was verified by injection of radiopaque contrast material.
We found that the success rate for femoral catheterization was 77% compared with a success rate of 94% for subclavian vein catheterization (P less than.05). There were no instances of pneumothorax with subclavian vein catheterization. There was no apparent learning curve leading to an increased success rate during the course of the study.
We conclude that femoral vein catheterization should not be used except in those instances where attempts at peripheral and central venous cannulation are unsuccessful. Я вот решила все последовательно взвесить (прошу прощения за надоедание азбучными истинами и за их возможное перевирание и искажение). Не судите строго: при остановке кровообращения в первую очередь необходимо воздействовать на саму сердечную мышцу.
Если сравнить разные пути введения препаратов, получается следующее: 1) эндотрахеальное введения препарата (напр. Адреналина) - соответственно в малый круг кровообращения. Если предположить, что непрямой массаж сердца проводится эффективно и правильно - какое-то количество за какое-то время возможно в полость сердца и попадет.
2) Введение препарата под язык. Уже большой круг кровообращения. Этот способ примечателен, наверное, тем, что и, как в случае с эндотрахеальным введением, происходит быстрое всасывание препарата в кровь из-за хорошей васкуляризации этой области - с кровотоком по всей организьме. Но если сделать это в условиях ОСТАНОВКИ кровообращения - создастся ли необходимая концентрация препарата в 'органе-мишени ':p. Сильно сомнительно. 3) Внутрисердечная инъекция - препарат вводится непосредственно в полость сердца, но методика не применима из-за очень высокого процента осложнений (ничего не путаю?) 4) Введение препарата в central line (кажется это так называется) - практически к правому предсердию! И риски (по сравнию с №3) - минимальные + постоянный венозный доступ, возможность проведения инфузии (в общем все то, зачем и ставят централки) Хотя бы какое-то сравнение с этим выдержит только пятый способ: 5) Введение препарата в периферическую вену с последующей струйной инфузией растворов.
Прошу прощения за всю эту ахинею, но я иногда так делаю, что бы проверить первое интуитивное мнение. Я это все к тому, что такая рекомендация, в моих глазах, слишком сильно противоречит здравому смыслу, чтобы существовать. Теперь можете ругать.
При ОК вводить надо туда, куда быстрее. Есть уже периферия - в периферию, промывая следом 20 мл физа и поднимая руку. Не стоит ждать, когда пунктируют центральную вену. Все же это минуты 2. Если вен нет - эндотрахеально. Отек легких тут не причем, ибо лазикс туда не вводят.
Эндотрахеально, если не ошибаюсь вводят адреналин и атропин. Быстрее всего вводят в атмосферу. Вы,гражданин хороший,когда в последний раз видели субтильных'девочек' астенической конституции с кровопотерей 700-1200? Это у них есть периферия?
Пунктировать эту,с позволения сказать,периферию для начала начнёт,по русской традиции,сестра.С перепугу,ессно,не попадет.Две минуты говорите? У нас пунктируют вену за 30-40 секунд.И сразу, без фиксации, вводят чего требуется(чаще всего адреналин с атропином).Отёк лёгких тут притом,что если у б-ного полный рот розовой пены,то вводить в трубку атропин с адреналином по-моему бесполезно.:cool. И до медсестер добрались.:rolleyes: Ну да ладно.Попытаюсь ответить всем оппонентам.
В квартире, где 'негде поставить чемодан', нашлость местечко для портативного Оксилока.:D 2. Введение в интубационную трубку лазикса вполне допустимо и эффективно, доза препарата увеличивается вдвое (впрочем, как и адреналина, атропина и т.д.). Предварительно, желательно ввести атнифомсилан или любой другой 'пеногаситель' до того. Да, ИВЛ с применением ПДКВ не плохо бы:) 4. Введение препарата под язык (в корень языка) равносильно в/венному, дозы стандартные. Реанимационные мероприятия прекращать более чем на 5 сек. Недопустимо, а сколько Вы ставите 'централку'?
Пусть даже 40 сек., но Вы теряете время! В описанной мной ситуации ОК не было и все препараты вводились в центральный катетер.
Безусловно, все мы пунктируем центральные вены, грешны, во время реанимационных мероприятий, но это еще можно объяснить и допустить, когда учавствуют 2 и более человек, а когда один? Извините, но это уже другая тема.:cool. Быстрее всего вводят в атмосферу. Вы,гражданин хороший,когда в последний раз видели субтильных'девочек' астенической конституции с кровопотерей 700-1200? Это у них есть периферия? Пунктировать эту,с позволения сказать,периферию для начала начнёт,по русской традиции,сестра.С перепугу,ессно,не попадет.Две минуты говорите? У нас пунктируют вену за 30-40 секунд.И сразу, без фиксации, вводят чего требуется(чаще всего адреналин с атропином).Отёк лёгких тут притом,что если у б-ного полный рот розовой пены,то вводить в трубку атропин с адреналином по-моему бесполезно.:cool: Уважаемый Эмпирик!
При кардиогенном отеке легких не нужен ни атропин, ни адреналин. Нужен морфин, лазикс и вазодилататоры (и те, последние, не всегда). Девочек, о которых Вы говорите, я не видел никогда. Что касается быстроты, то если у Вас быстрее в подключичку, вполне оправдано, что Вы делаете именно туда.
У нас быстрее периферия (как правило). Но у нас больше бабушки, а не девочки.:( Кстати, Вы ко всем незнакомым людям обращаетесь 'гражданин хороший'?:) Уважаемый Евгений! А Вы когда-нибудь видели этот мифический антифомсилан? Это чудо отечественной фармакологии кочует из учебника в учебник, однако 'вживую' его никто не наблюдал. Уважаемый Инди!
Должен заметить, что и в приведенном Вами случае можно вполне обойтись периферией. Вряд ли лазикс так уж ускорит свое действие при введении в центральную вену. Сам по себе отек - не показание для пункции той самой центральной вены. Да и спор какой-то беспредметный. А я думал он только на бумаге существует.
Такая, кстати, цитатка: 'Показания к применению. В оксигенераторах аппаратов искусственного кровообращения для гашения пены крови. Способ применения и дозы. С баллона снимают предохранительный колпачок.
Нажимают пальцем (до отказа) на распылительную головку и наносят препарат равномерным слоем на поверхность пеногасительной камеры с расстояния 25—30 см. Поверхность камер покрывают препаратом за 30 мин до заполнения аппарата кровью,а при необходимости также во время искусственного кровообращения.' Уважаемый М.Ю.Гиляров насчет беспредметного спора- вы правы, кстати я не спорю, а высказываю свою точку зрения. А в эти дискуссии об антифомсилане и адреналине с атропином мне ввязываться даже НЕПРИЯТНО) думаю что Вы согласитесь с тем, что катетеризация любой вены проводится ДЛЯ ОБЕСПЕЧЕНИЯ ВЕНОЗНОГО ДОСТУПА, а не для ускорения действия лазикса, это уж (извините) Вы сами предложили.) Мною было сказано всего лишь об оправданности катетеризации подключичной вены в случае некупирующегося тяжелого отека легких с пенообразованием и соответственно, с надвигающейся асфиксией, и поясните почему крайние случаи отека легких не могут являться показанием для катетеризации вены? В целом катетеризация подключичной вены- рутинная процедура. С доступом же в центральную вену всегда чувствуешь себя увереннее, а время исполнения и качество- вообще не вопрос.
Думаю что Вы согласитесь с тем, что катетеризация любой вены проводится ДЛЯ ОБЕСПЕЧЕНИЯ ВЕНОЗНОГО ДОСТУПА, а не для ускорения действия лазикса, это уж (извините) Вы сами предложили.) Мною было сказано всего лишь об оправданности катетеризации подключичной вены в случае некупирующегося тяжелого отека легких с пенообразованием и соответственно, с надвигающейся асфиксией, и поясните почему крайние случаи отека легких не могут являться показанием для катетеризации вены? В целом катетеризация подключичной вены- рутинная процедура.
Уважаемый Инди! А зачем нужен венозный доступ? А центральный венозный? На мой взгляд, для ускорения действия лекарства за счет ускорения скорости его поступления. Я же не против самой пункции подключички. Мне просто не очень понятно, почему именно пенообразование служит поводом для нее.
Чем хуже при этом периферическая вена? Насчет рутинности катетризации я совершенно согласен. А при отеке легких, мне кажется, необходим любой венозный доступ, не обязательно центральный.
Какой можете наладить, такой и сделаете. А уж если асфиксия надвигается - тогда впору думать об ИВЛ. Уважаемый Инди!
А зачем нужен венозный доступ? А центральный венозный? На мой взгляд, для ускорения действия лекарства за счет ускорения скорости его поступления. Я же не против самой пункции подключички. Мне просто не очень понятно, почему именно пенообразование служит поводом для нее. Чем хуже при этом периферическая вена? Насчет рутинности катетризации я совершенно согласен.
А при отеке легких, мне кажется, необходим любой венозный доступ, не обязательно центральный. Какой можете наладить, такой и сделаете. А уж если асфиксия надвигается - тогда впору думать об ИВЛ. Да нету её, периферической вены, нету.Пусть не девочка,пусть бабушка.Что у бабушек 'вен' не бывает? Да сколько угодно.За корень языка спасибо.Обязательно попробую на бабушках.На 'девочках' из оперативной гинекологии,увольте,не стану. Уважаемый Инди! А зачем нужен венозный доступ?
А центральный венозный? На мой взгляд, для ускорения действия лекарства за счет ускорения скорости его поступления. Я же не против самой пункции подключички.
Мне просто не очень понятно, почему именно пенообразование служит поводом для нее. Чем хуже при этом периферическая вена? Насчет рутинности катетризации я совершенно согласен.
А при отеке легких, мне кажется, необходим любой венозный доступ, не обязательно центральный. Какой можете наладить, такой и сделаете. А уж если асфиксия надвигается - тогда впору думать об ИВЛ. Уважаемый М.Ю.Гиляров по моему наш с Вами 'спор' уже не то что беспредметен, но даже забавляет остальных участников форума)) по сему предлагаю прекратить эту дискуссию, мы оба знаем ЧТО делать при ЛЮБОМ отеке легких. Лучще перейти к обсуждению других, действительно интересных аспектов катетеризации центральных вен Peace)))).
QUOTE=EvgeniyG.:D Препараты вводятся либо эндотрахеально либо п/я, до стабилизации состояния, а вот потом катетерезируйте где хотите:cool:! За п/я большое спасибо!!!!!!!!!!!! Сегодня 'завели' сердце через 25!!!
Минут после остановки.И только благодаря Вашему доступу п/я.:) Пациент, конечно,помер.Но через 10 часов(гоняли на РО-6 шке )У 'хирунов' и администрации благоговейный ужас на мордах.' Хируны' даже успели сотворить лапароцентез,для диагнозу./QUOTE Большое пожалуйста:)! Но это не мой доступ - во всем мире так принято!!!:cool. Именно так и надо делать, открывать рот и колоть непосредственно под язык не обязательно. Колоть надо в точку, расположенную посередине расстояния от верхнего края щитовидного хряща до подбородка по направлению к корню языка, при максимально разогнутой голове. Противопоказанием это не является, но могут быть большие трудности: при гиповолемии и др. Нехороших состояниях имеет тенденцию к спадению, в отличии от подключичной (не спадается даже у трупа), благодаря особенностям анатомии.
Могу подтвердить: в прошлом году, когда проводился курс по ОПХ для клинков первого года довелось поработать в морге - трахеостомия, выделение сосудистого пучка шеи и пр. Поскольку в учебном зале лежала игла из набора для катетеризации ЦВ, решила немножко себя проверить - в подключичную попала сразу и без проблем. А в яремную (без особой правда надежды)- не получилось ничего. А потом, когда мы с подружкой выделили нервно-сосудистый пучок шеи, сами увидели, что внутренняя яремная совершенно пустая, аж просвечивает.
Просто от кого-то слышала, что именно противопоказание. А почему - не пойму Sorry. Ищо попалось: Предотвращение осложнений при катетеризации центральных вен David C.McGee, M.D., Michael K.Gould, M.D. '.Риск тромбоза, связанного с катетером зависит от используемого венозного доступа.
В одном исследовании тромбоз, связанный с катетером, выявился у 21,5% больных с бедренными катетерами и у 1,9% с подключичными (p. Извините ну хочу вклинится в Вашу дискуссию, книга которую вы привели в пример мне то же нравится да же не сильно смущает ее год выпуска потому что техника осталась та же.Ну почему то мы всегда забываем, что все осложнения могут браться и из за нашей халатности, мне кажется если соблюдать правила стерильность при постановки любого катетера то можно весь риск осложнений сократить до минимума Вобщемто согласен с Вами (ситуация чемто мне напомнила спиномозговую анестезию: в одних клиниках или даже руках периодически возникают проблемы, в других- почемуто нет), что касется катетризации бедра. На какойто%% осложнений мы наверное действительно можем повлиять, но всеравно, наверное, катетер в бедро ставится по 'особым' показаниям и как только можно переставляется в ВПВ??? (хотябы потомучто не очень удобно:) ). Конечно, многое зависит от ручек и от дрессировки сестёр;), но все-же бедренная грязнее, тромбогеннее и неудобнее, хотя - согласен с reo - иногда без нее никуда.
Merrer J, De Jonghe B, Golliot F, Lefrant JY, Raffy B, Barre E, Rigaud JP, Casciani D, Misset B, Bosquet C, Outin H, Brun-Buisson C, Nitenberg G; French Catheter Study Group in Intensive Care. Complications of femoral and subclavian venous catheterization in critically ill patients: a randomized controlled trial. 2001 Aug 8;286(6):700-7. Service de Reanimation Medicale, Hopital de Poissy/St Germain-en-Laye, 10 Rue du Champ-Gaillard, 78303 Poissy, France. CONTEXT: Whether venous catheterization at the femoral site is associated with an increased risk of complications compared with that at the subclavian site is debated. OBJECTIVE: To compare mechanical, infectious, and thrombotic complications of femoral and subclavian venous catheterization. DESIGN AND SETTING: Concealed, randomized controlled clinical trial conducted between December 1997 and July 2000 at 8 intensive care units (ICUs) in France.

PATIENTS: Two hundred eighty-nine adult patients receiving a first central venous catheter. INTERVENTIONS: Patients were randomly assigned to undergo central venous catheterization at the femoral site (n = 145) or subclavian site (n = 144). MAIN OUTCOME MEASURES: Rate and severity of mechanical, infectious, and thrombotic complications, compared by catheterization site in 289, 270, and 223 patients, respectively. RESULTS: Femoral catheterization was associated with a higher incidence rate of overall infectious complications (19.8% vs 4.5%; P.
Вобщемто согласен с Вами (ситуация чемто мне напомнила спиномозговую анестезию: в одних клиниках или даже руках периодически возникают проблемы, в других- почемуто нет), что касется катетризации бедра. На какойто%% осложнений мы наверное действительно можем повлиять, но всеравно, наверное, катетер в бедро ставится по 'особым' показаниям и как только можно переставляется в ВПВ??? (хотябы потомучто не очень удобно:) ) Вот видите и вы согласились, что многое зависит и от самих рук и от условий постановки катетера. Ну а кто куда ставит все начинают самого для себя простого а заканчивают сложным. Никто не хочет себе головной боли.
Вот на эту проблему эта статья: Ссылки могут видеть только зарегистрированные и активированные пользователи. Вобщемто согласен с Вами (ситуация чемто мне напомнила спиномозговую анестезию: в одних клиниках или даже руках периодически возникают проблемы, в других- почемуто нет), что касется катетризации бедра. На какойто%% осложнений мы наверное действительно можем повлиять, но всеравно, наверное, катетер в бедро ставится по 'особым' показаниям и как только можно переставляется в ВПВ??? (хотябы потомучто не очень удобно:) ) А мне больше нравится бедро! При хорошем уходе риск и колличество осложнений особенно восполительных такой же и соплями не загаживается!
Инструкция Катетер Подключичный Центральный Район
А переставлять в ВПВ при первой возможности мне кажется это не практично! Извините ну хочу вклинится в Вашу дискуссию, книга которую вы привели в пример мне то же нравится да же не сильно смущает ее год выпуска потому что техника осталась та же.Ну почему то мы всегда забываем, что все осложнения могут браться и из за нашей халатности, мне кажется если соблюдать правила стерильность при постановки любого катетера то можно весь риск осложнений сократить до минимума Как говорил Мой Учитель Др. David Reich, обращаясь к своим молодым, заносчивым феллоуз: Дети, если вы не получили пневмоторакс при постановке центральной вены - вы сделали недостаточно катетеризаций.:p.А в остальном, согласен с Хирургом ( редкоеединодушие, наверно, потому что виртуальное):D. Тромбогенность крови одинакова в каждой из вен организма.С этим трудно спорить.:) Но тромбируется бедренная чаще. Понимаю, что ссылки на собственный опыт не убедят - может мы и правда хуже ухаживаем за кожей, но ссылок в медлайне достаточно - вполне авторитетные.
Когда Вы сделаете 3-4 тысячи катетеризаций, из них половину в условиях травмы на больных без давления, любая из вен, включая наружную яремную, вены скальпа, кистей и стоп станут для Вас одинаково удобными, даже в темноте.Катетеризация бедренной как раз технически проще подключичной, неудобно больному. Спасибо за назидание.;). К слову, а как у кого организован уход за катетерами у больных в других братских отделениях (терапии, хирургии и пр. ) если возникает необходимость в постановке катетера для ИТ?
Кто осуществляет обработку кожи, смену ас. Повязок и тд? Я, например, отмечаю в истории болезни- 'уход за катетером поручен постовой медсестре'. Но зачастую это только слова. А за полдюжиной катетеров по отделениям проследить- не набегаешся. Иногда доходит до репрессий. В процедурке профильных висит инструкция, на доске- список больных имеющих кава-катетер.
К слову, а как у кого организован уход за катетерами у больных в других братских отделениях (терапии, хирургии и пр. ) если возникает необходимость в постановке катетера для ИТ?
Кто осуществляет обработку кожи, смену ас. Повязок и тд?
Я, например, отмечаю в истории болезни- 'уход за катетером поручен постовой медсестре'. Но зачастую это только слова. А за полдюжиной катетеров по отделениям проследить- не набегаешся. Иногда доходит до репрессий. Если больные находиться в ОИТАР и считаются моими больными, то я все-таки поглядываю на состояние катетера и тем чем он прикреплен к кожи. Уход за самим катетером осуществляет младший мед.
Персонал, как говорится ежедневно. Катетер крепим к кожи чаще всего банальным лейкопластырем, сильно буйным подшиваю. Пробовали крепить катетер к кожи специально антисептической клейкой пленкой, результат мне понравился, но из-за недостатка денежных средств эта идея умерла. А вообще если вижу хорошее воспаление в точки входа катетера, катетер не меняю, а удаляю вообще. И ставлю ПК с другой стороны. В процедурке профильных висит инструкция, на доске- список больных имеющих кава-катетер.
Неплохая идея, надо воплотить в жизнь. Пробовали крепить катетер к кожи специально антисептической клейкой пленкой, результат мне понравился, но из-за недостатка денежных средств эта идея умерла. Классная штука, но проблема та же. А вообще если вижу хорошее воспаление в точки входа катетера, катетер не меняю, а удаляю вообще. И ставлю ПК с другой стороны. Аналогично, только до 'хорошего' воспаления стараюсь не дотягивать. Катетер крепим к кожи чаще всего банальным лейкопластырем, сильно буйным подшиваю.
Пробовали крепить катетер к кожи специально антисептической клейкой пленкой, результат мне понравился, но из-за недостатка денежных средств эта идея умерла. А вообще если вижу хорошее воспаление в точки входа катетера, катетер не меняю, а удаляю вообще. И ставлю ПК с другой стороны. У нас есть специальный 'хомут' одеваем его сверху на катетер и подшиваем (всегда).
Пленкой раньше пользовались - отказались - под ней мокнет. Просто накладываем сухую повязку. С удалением вместо замены согласен - это standard of care.
Я сначала подумала, что про переведенных в отделения (ведь часто же звонят - 'у нас нету крышечки для катетера', 'он забился', 'а как его удалять') Да- да, именно о таких случаях, Именно те же проблемы. А когда 'упустили' катетер- никто ничего не знает. В родном ИТАРе все нормально, персонал вышколен, добросовестен и понимает возможные проблемы.
А то был недавно случай, перевели больного из ИТАРа в Х О, после опер. Остановки ОЖКК, а вечером, постовая сестра в ужасе звонит в ИТАР- у больного воздушная эмболия! Заглушка случайно соскочила. Хорошо, что больной просто испугался, увидев вытекающую из катетера кровь и побледневши 'поплыл'. И сестра испугалась не меньше. К стати, сегодня распечатал и повесил во всех отделениях инструкцию по уходу за катетером.
Очередное исследование не показало преимуществ импрегнированных серебром центральных венозных катетеров по сравнению с обычными. Частота колонизации катетера и катетерной инфекции крови не отличалась между группами.
Kalfon P, de Vaumas C, Samba D, Boulet E, Lefrant JY, Eyraud D, Lherm T, Santoli F, Naija W, Riou B. Comparison of silver-impregnated with standard multi-lumen central venous catheters in critically ill patients. Crit Care Med 2007; 35:1032–1039 OBJECTIVES: To evaluate a new silver-impregnated multi-lumen central venous catheter for reducing catheter-related colonization in intensive care patients. DESIGN: Multicenter, prospective, randomized, controlled clinical study. SETTING: Ten adult intensive care units (multidisciplinary, medical and surgical, university and nonuniversity hospitals) in eight institutions. PATIENTS: A total of 577 patients who required 617 multi-lumen central venous catheters between November 2002 and April 2004 were studied.
INTERVENTIONS: Intensive care adult patients requiring multi-lumen central venous catheters expected to remain in place for /=3 days were randomly assigned to undergo insertion of silver-impregnated catheters (silver group) or standard catheters (standard group). Catheter colonization was defined as the growth of /=1,000 colony-forming units in culture of the intravascular tip of the catheter by the vortexing method. Diagnosis of catheter-related infection was performed by an independent and blinded expert committee. RESULTS: A total of 320 catheters were studied in the silver group and 297 in the standard group. Characteristics of the patients, insertion site, duration of catheterization (median, 11 vs. 10 days), and other risk factors for infection were similar in the two groups.
Colonization of the catheter occurred in 47 (14.7%) vs. 36 (12.1%) catheters in the silver and the standard groups (p =.35), for an incidence of 11.2 and 9.4 per 1,000 catheter days, respectively.
Catheter-related bloodstream infection was recorded in eight (2.5%) vs. Eight (2.7%) catheters in the silver and the standard groups (p =.88), for an incidence of 1.9 and 2.1 per 1,000 catheter days, respectively. CONCLUSION:: The use of silver-impregnated multi-lumen catheters in adult intensive care patients is not associated with a lower rate of colonization than the use of standard multi-lumen catheters. Kaplan–Meier survival curve for colonization or catheter-related infection (CRI) in association with catheters in the silver-impregnated (n = 320) and the standard (n = 297) groups. The risks of colonization or CRI was not significantly different between groups (log-rank test).
Comments are closed.